Про що говорить статистика?
Міністерство охорони здоров’я нещодавно оприлюднило оновлені дані по кількості онкохворих в Україні.
"В Україні – більше мільйона онкохворих пацієнтів і щороку реєструється понад 130 тис. нових випадків (у 2017 році – 143 тис.). МОЗ працює над тим, щоб якомога більше українців мали доступ до безоплатного лікування, а також наголошує на необхідності профілактики раку – прості речі можуть знизити ризик на 30%", - кажуть в МОЗ.
За даними Національного канцер-реєстру, в Україні від раку у 2012 році померли 87 468 осіб, у 2013 році кількість загиблих становила 80 526 осіб, у 2014 – 67 189 осіб, у 2015 зафіксували 66017 летальних випадків, у 2016 році - 78 750. Зазначимо, з 2014 року до 2016 кількість випадків не охоплює дані окупованих територій Донецької, Луганської областей, а також АР Крим та м. Севастополь.
Національний Інститут раку у відповідь на запит iPress.ua повідомляє, що "структура захворюваності в 2012-2016 р.р. не зазнала суттєвих змін порівняно з попередніми роками. Найбільшу питому вагу в структурі онкологічної захворюваності чоловічого населення України мали ЗН легені, передміхурової залози, шкіри, шлунка та товстої кишки (разом 57,4%), у жінок – ЗН молочної залози, шкіри, тіла та шийки матки і колоректальний рак (58,8%). В структурі смертності від раку чоловічого населення перші п’ять рангових місць посіли ЗН легені, шлунка, передміхурової залози, колоректальний рак (54,8%); у жінок – ЗН молочної залози, шлунка, колоректальний рак і рак яєчника (50,1%)".

Документ: iPress.ua
За даними ВООЗ (2014 рік), очікувана тривалість життя українців при народженні складає 71 рік: чоловіки – 68, жінки – 76. У Польщі та Словаччині, які є географічними сусідами України, середня тривалість життя дещо вища. У поляків - 77 років, словаків - 76. У високорозвинених європейських країнах, до прикладу, Німеччині та Норвегії, середня тривалість життя 81-82 роки.
В Україні тенденція смертності від онкохвороб говорить про те, що чоловіки помирають найчастіше від раку трахеї, бронхів, легень. Також значна частина хворіє на рак шлунку, товстої і прямої кишки. Останнім часом все помітнішою стає проблема раку простати. У жінок найчастіше виявляють рак молочної залози та товстої і прямої кишки.
ВООЗ наводить дані і про те, наскільки лікування в державах є загальнодоступним. В Україні променева терапія, хіміотерапія та догляд за місцем проживання для хворих на рак не є загальнодоступними на державному рівні. Натомість, у Польщі, Словаччині, Німеччині та Норвегії це загальнодоступно в державній системі охорони здоров’я.
За прогнозами ВООЗ, в Україні число смертей від раку (у будь-якому віці, крім раку шкіри) у 2020 році складе 87 488, а в 2025 – 87 654. До 2020 року чоловіки в середньому помиратимуть до 65 років, а жінки після цього ж віку. Прогноз для чоловіків на 2025 рік залишається сталим, коли для жінок ситуація очікувано погіршиться. Смертність досягне позначки >= 65 років.
Водночас, за даними Всесвітньої організації охорони здоров'я, в Україні зі 100 тисяч людей 194 мають онкозахворювання. Цей показник є набагато позитивнішим, аніж в деяких балканських країнах, а також кращим ніж в Росії, Угорщині, Словаччині, Румунії, Білорусі чи Польщі. Відповідно, ця статистика свідчить про те, що наявність загального доступу до лікування чи нові технології у лікуванні цієї хвороби не мають прямого впливу на кількість летальних випадків.
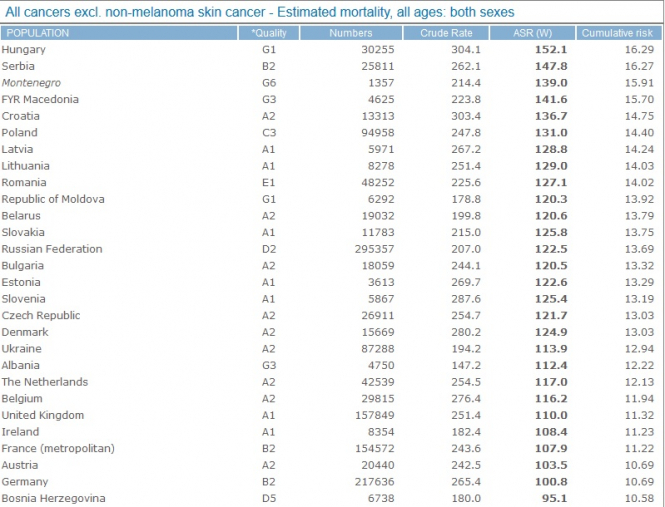
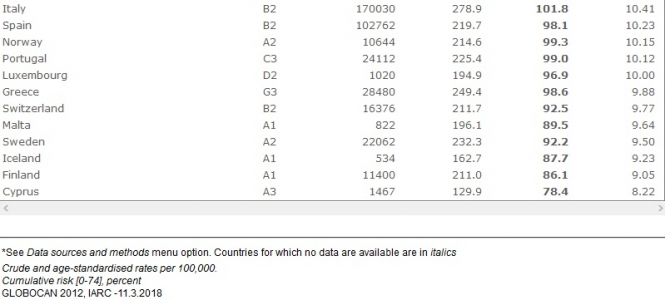
Натисніть для збільшення зображення
Серед європейських країн кращі показники за Україну - в Албанії, Великобританії, Франції, Австрії, Німеччини, Боснії та Герцеговини, Італії, Іспанії, Норвегії, Португалії, Люксембургу, Греції, Швейцарії, Мальти, Швеції, Ісландії, Фінляндії та Кіпру.
Фактори, які впливають на розвиток раку
Відповідно до даних ВООЗ, рак виникає в результаті перетворення нормальних клітин в пухлинні клітини в ході багатоетапного процесу, під час якого передракове враження переходить в злоякісну пухлину. Ці зміни відбуваються в результаті взаємодії між генетичними факторами людини і трьома категоріями зовнішніх факторів, що включають: фізичні канцерогени, такі як ультрафіолетове і іонізуюче випромінювання; хімічні канцерогени, такі як азбест, компоненти тютюнового диму, афлатоксини (забруднювачі харчових продуктів) і миш'як (забруднювач питної води); біологічні канцерогени, такі як інфекції, викликані деякими вірусами, бактеріями або паразитами.

Фото: humrep.oxfordjournals.org
Ще одним важливим чинником розвитку раку є старіння. З віком захворюваність на рак різко зростає, найімовірніше, у зв'язку з накопиченням чинників ризику розвитку певних ракових захворювань. Загальне накопичення ризиків посилюється тенденцією до зниження ефективності механізмів поновлення клітин у міру старіння людини.
Згідно з даними ВООЗ, основними факторами ризику розвитку раку у світі є вживання тютюну, вживання алкоголю, нездорове харчування і відсутність фізичної активності. Факторами ризику розвитку раку є деякі хронічні інфекції, особливо в країнах з низьким та середнім рівнем доходів. (Україна належить до середньо-низького). Канцерогенні інфекції, в тому числі Helicobacter pylori, вірус папіломи людини (ВПЛ), вірус гепатиту B, вірус гепатиту C і вірус Епштейна-Барра були названі причиною приблизно 15% випадків раку, діагностованих у 2012 році. Вірус гепатиту B і C і деякі типи ВПЛ підвищують ризик раку печінки і шийки матки, відповідно. ВІЛ-інфекція значно підвищує ризик розвитку раку, наприклад раку шийки матки.
Серед інших вагомих факторів, які впливають на розвиток раку, виділяють забруднене довкілля, важку фізичну роботу, неякісні продукти харчування та соціальний стан. Усе це напряму залежить від держави, в якій проживає людина. Шкідливі речовини викидають у повітря не лише заводи. Особливу увагу відводять вихлопним газам автомобілів. У деяких європейських країнах дозволено використовувати автомобілі відповідно до стандартів Євро-6. Це екологічний стандарт, що регулює вміст шкідливих речовин у вихлопних газах. В Україні введення цього стандарту відкладено на 2 роки. Більше того, упродовж останніх років в Україну масово ввозяться автомобілі на іноземній реєстрації, які не завжди відповідають цим стандартам. Разом з тим, у країнах Європи продовжують переходити до використання електромобілів. Здебільшого це стосується Скандинавії.
Через високий рівень корупції у нас часто не контролюється діяльність того, чи іншого заводу. Нещодавнім прикладом є недотримання екологічних стандартів на птахофабриці в с. Гаврилівка. Село на порозі екологічної катастрофи через розкидані по окрузі тонни мертвих курей.


Водночас, загрозою для життя людини є тяжка фізична праця. Виробничі захворювання можуть виникати через надмірну кількість часу проведену з подразнюючими чинниками та відсутність профілактики захворювання. У багатьох розвинених країнах робочий день триває 5-8 годин, коли в Україні 8-12. Надзвичайно шкідливою є робота в нічну зміну. Без профілактики (відпочинку в санаторіях) організму людини, яка працює на роботі з підвищеною небезпекою, вкрай складно відновитися. Наприклад, робота оператора (заправника) на АЗС напряму стимулює розвиток ракових клітин.
Важку фізичну працю виконують українські заробітчани. У Чехії, Польщі, Словаччині, Італії та інших країнах вони здебільшого виконують ту роботу, яку не хочуть виконувати громадяни цих країн, - займаються будівництвом, або працюють на заводах. Аби заробити якнайбільше українці готові працювати понаднормово, наприклад, цілий тиждень по 12 годин.
Неякісні харчові продукти та соціальний стан напряму пов’язані між собою. Людина з низьким заробітком апріорі не може розраховувати на якісні продукти, тому вимушена заміщувати їх менш якісними. Окрім того, через низький соціальний стан людина буває надмірно знервована, що теж робить негативний вплив на її здоров’я. Однак люди, які живуть в достатку, теж можуть піддаватися негативному впливу харчових продуктів. Головною проблемою є необізнаність про те, які продукти несуть в собі загрозу.
Думки більшості людей, які зіштовхувалися з раком, часто збігаються в тому, що хвороба є досить вигідною для бізнесу. У першому випадку більшою мірою йдеться про дорогі ліки. Практично будь-які ліки є дорогими, зокрема в Україні. Наприклад, протиракові препарати на порядок дешевші в сусідній Угорщині, Словаччині та Польщі. Разом з тим, якщо в один день всі люди свідомо відмовляться від шкідливих звичок, неякісної їжі та небезпечної роботи, що є збудником раку, це може сильно вдарити по багатьох корпораціях. Сьогодні під час рекламної паузи на телебаченні людей запевняють, що переїдання є не настільки страшним, оскільки можна прийняти "чарівну" пігулку й проблеми як не було. Те саме стосується алкоголю, коли людям пропонують таблетки проти похмілля. Якщо попит на ці послуги зникне, то бізнесу прийдеться або йти з ринку, або пропонувати щось інше.
Водночас, варто підкреслити, що рак - індивідуальна та ще не до кінця вивчена хвороба, відтак усі чинники впливають на кожного по-різному.
Що радять лікарі?
Команда iPress.ua вирішила звернутися за фаховими поясненнями до заступника головного лікаря Львівського онкологічного регіонального лікувально-діагностичного центру Ореста Тріля.
Онколог розповідає, що до ризиків захворювання на рак можна віднести так звану "суїцидальну поведінку людини". Йдеться про надмірне вживання алкоголю та сигарет, що шкодить здоров'ю людини. Тобто людина усвідомлює, що алкоголь та тютюн шкодить здоров’ю, проте не перестає це робити.

Оресть Тріль. Фото: Facebook
Далі пряма мова:
Сама суїцидальна поведінка не повністю окреслює всі ризики раку. На сьогодні щоразу виявляють все нові ризики захворювання. Водночас доведено, що запобігання деяких інфекцій знижує рак. Зокрема, це доведено для папіломовірусної інфекції, віруси якої передаються статевим шляхом та викликають у жінок рак шийки матки. Також інфекції, зокрема, гепатиту, можуть провокувати рак печінки. Є спроби виготовлення профілактичних засобів – вакцинація. Відтак, відомо, що інфекція може викликати рак. Інша загроза – бактерія, яка живе в шлунку. Бактерія хелікобактер пілорі, викликаючи хронічні гастрити, атрофію, зміни слизової, може приводити до раку шлунку.
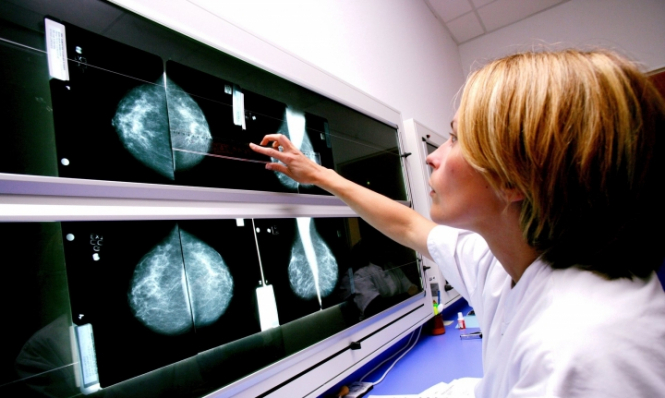
Водночас є багато випадків захворювання на рак, які не можна прив’язати до інфекції. Наприклад, рак грудної залози. У цьому випадку рак виникає у віці, коли молочна залоза припиняє лактаційну функцію, тобто годування грудьми. Відбувається перехід молочної залози в жирову клітковину. Здебільшого рак з’являється в момент інволюції, який триває з 45 років до 65. Саме ці двадцять років є найбільш ризикованими для виникнення раку грудної залози. На жаль, наразі немає запобіжних заходів для виникнення цього виду раку, оскільки факторів надзвичайно багато. Це може бути надмірна вага тіла в проміжку того часу, може бути те, що людина не мала досвіду грудного годування, також гормональні фактори, наприклад, зловживання гормональними замісними естрогенами. Водночас медицина дійшла до того, що рак молочної залози можна виявити на ранній стадії та лікувати його. Йдеться про технологію мамографії, завдяки якій можна запобігти інвазивному раку.
Головною причиною раку легень є куріння. 95% усіх хворих на рак легень курили впродовж життя. Вважають, якщо протягом 10 років щодня викурювати по одній упаковці сигарет, то в результаті людина набере такого потенціалу для мутації, що рак реалізується. Також є зовнішні умови, на які людина не може вплинути, але вона в них живе. Наприклад, зовнішнє забруднення повітря. До прикладу, шахтар, який постійно працює оточений пилом, страждає від того, що пил осідає в його організмі та може викликати рак.
Люди, які працюють в шкідливих умовах, знають про небезпечність своєї професії. Існують комісії з професійної шкідливості, які оглядають цих людей та призначають групи з інвалідності, прив’язуючи, що захворювання виникло саме через професійний фактор. Насправді дуже складно прослідкувати в конкретної людини, що рак виник саме через умови праці. Людина може працювати автозаправником 10 років, а потім змінити професію на менш шкідливу. Але збудники захворювання під час роботи автозаправником можу проявитися через 20-30 років. Водночас людина піддається впливу інших факторів: куріння, алкоголь, нездорове харчування.
Є наука епідеміологія раку, яка у великих статистичних групах людей робить вибірки. Згідно з дослідженнями, у людей, які працюють у сільському господарстві, зазвичай виникає рак шкіри через роботу на відкритому сонці. У цьому випадку розглядають одні види раку, в промисловості інші. Медицина знає, що в кожній промисловості є щось, що шкодить здоров’ю людини. Люди таких професій частіше проходять огляди і зазвичай мають засоби захисту. Наприклад, рентгенологи постійно в зоні ризику медичної радіації, тому в них коротший робочий день. В зв'язку з ризиками, люди цієї професії отримують доплату. Тобто держава платить більше, щоб працівники краще харчувалися й вживали антиоксиданти, які нейтралізують шкідливі фактори.
В описах до багатьох професій зазначено як максимально вберегти себе від загрози. Інше питання - чи людина дотримується цих правил професійної поведінки. Це питання культурної освіченості самої людини та контролю за дотриманням умов роботи. Хтось має за цим стежити.
Що таке скринінг?
Певні заходи від держави, які дозволяють максимально обмежити ризик захворювання раком, або сприяють його ранньому виявленню - це називається скринінгова діагностика. Виявлення раку не дорівнює захворюваності. Ми бачимо, скільки випадків раку є в країні. Але це заслуга того, що випадків раку є насправді багато й усіх випадках хворі попадають в лікарні, чи насправді держава робить певні заходи, як мамографія? Скринінговим обстеженням охоплюється велика кількість людей, у яких виявляють мізерні форми раку. Так, вони реєструються як рак. Але це зовсім інший рак, який не потребує агресивного лікування. Дуже часто це одноденна процедура. Фактично багато людей виліковується. І тому смертність у таких країнах, які займаються скринінгом, різко падає в порівнянні з тими країнам, які мають таку ж кількість захворюваності. Відтак смертність дуже залежить від політики держави. Якщо розрив між рівнем захворюваності та рівнем смертності великий – це дуже добре. Виявляється багато випадків раку, але помирає небагато людей.
Тому ми не можемо казати, що в певній країні дуже погана ситуація, тому що там багато випадків раку. Кількість випадків раку може бути приблизно рівною, наприклад в Бельгії, Німеччині, Польщі, чи Угорщині. Але зважаючи на те, що в Бельгії давно та повноцінно працює скринінг, у них виліковується більше людей. Рівень раку грудної залози в Бельгії практично найвищий у Європі. Іноді навіть американський перевищує. Бельгія і США – це дві потужні держави з дуже розвиненим сринінгом, які показують найвищі рівні раку грудної залози у світі. Це не тому, що в них все дуже погано. А тому, що в цих країнах захворювання виявляють на ранній стадії. У США й Бельгії щороку реєструються багато пухлин саме на початкових стадіях.
Коли аналізувати рівень смертності, то дійсно можна побачити, що чомусь в пострадянських країнах Європи дуже високий рівень смертності. Це залежить від культури людини: ходити до лікаря, чи ні, має людина страхування, чи ні, чи розуміє роботодавець, що це є система захисту його працівника, чи говорить, "для чого ти знову відпрошуєшся і йдеш до лікаря, ти ж здоровий…" Мабуть, у цьому східна Європа трішки відстає. Якщо говорити про Україну, то в нас деякі скринінги можуть тільки запроваджуватися.
За словами Ореста Тріля, найгірша ситуація з кількістю зареєстрованих онкохворих у центральних та південних областях України. Здебільшого виявляють рак на 4 стадії, що вкрай складно лікувати. Однак з раком на 2-3 стадії медикам вдається боротися.
Боротьба з раком залежить від страху людини. Когось страх мотивує швидко щось зробити, наприклад, прийти до лікарні. Водночас інших страх паралізує. "Якщо не дай бог рак?" - у таких випадках людина закривається і не хоче знати, що буде далі, не хоче читати, ознайомлюватись зі статистикою та існуючими шансами вижити. Такі люди, швидше за все, емоційно приймають рішення. "Я не знаю – значить цього немає". Це страусина політика – голову в пісок і нема небезпеки. Виходить, що українці не хочуть знати свій діагноз, коли на Заході люди навпаки прагнуть вирахувати, що буде через рік.

Фото: з вільних джерел
На жаль, в Україні люди звертаються до лікувальних закладів часто з пізніми стадіями раку. Держава виділяє кошти, якими можна було б покрити раннє лікування. Але цих грошей вже не вистачає. На декількох людей, які прийшли з раком на третій стадії, потрібно в десятки, а іноді в сотні разів більше коштів, щоб забезпечити всі складові протиракового лікування: хірургія, променева терапія, хіміотерапія. Усього цього не потрібно на першій стадії. Можливо, людина не розуміє, що час в декілька місяців може збільшити ціну її лікування в сотні разів, а шанси вилікуватися зменшити наполовину.
Орест Тріль розповідає, що медицина старається звернутися до великих груп людей, які є в зоні ризику. Здебільшого в цій зоні люди середнього та старшого віку, оскільки молоді люди ще фізично не могли заразити свій організм. Єдиним винятком є рак шийки матки, який передається статевим шляхом і найчастіше виявляється в юних та молодих людей, чиє сексуальне життя на піку. Саме сексуально активні жінки з 18 років є одними з перших кандидатів, які потребують обстеження.
У жінок, в яких почалося сексуальне життя, у медичному центрі під час огляду береться мазок шийки матки та робиться його мікроскопія. Лікарі бачать, які зміни може викликати папіломовірусна інфекція, і дуже часто ці зміни призводять до захворювання на рак. Якщо б цим методом обстеження користувалися 100% жінок, то ми мали б тільки десятки спонтанних невиявлених випадків раку шийки матки. Цьому методу довіряє тільки половина жінок. Він є еталонним в онкології і справді рятує життя. В Україні він є повністю доступним, і жінки не можуть зіштовхнутися з якимись фінансовими проблемами.
Також є ще інші методи скринінгу, рекомендовані Міжнародним агентством з дослідження раку за підтримки ВООЗ. Мамографія це один із найкращих скринінгів, які проходять жінки у віці 40-65 років. Після цього віку рак молочної залози не розвивається. Мамографія повністю доступна в Україні. Жінкам потрібно тільки доїхати до медцентру, де це можна зробити.
У чоловіків найпоширенішим залишається рак легень, проте показники ідуть на спад. Посприяло цьому те, що Україна приєдналася до конвенцій по боротьбі з тютюнопалінням, також дорожчають сигарети і куріння стає немодним. Наприклад, тепер не можна вільно курити в громадських закладах.
Натомість дуже поширеним став рак простати. Спричинити його можуть: сидячий спосіб життя, надлишкова вага, погане харчування. Людина страждає від свого гормонального фону. Нерухливий спосіб життя погіршує мікроциркуляцію в тазових органах, застій. Серед причин можуть бути і статеві інфекції.
Простата це залоза, яку обстежити не так легко, як молочну. Але є дуже хороший метод обстеження – аналіз крові з вени, де визначають простатичний білок, який називається ПСА (простатичний специфічний антиген, - ред.). Якщо рівень ПСА перевищує чотири одиниці нанограмм на мілілітри, то це є той поріг, коли потрібно дообстежити пацієнта.
Дуже часто в лікарню приходять люди зі скаргами на болі в хребті. Простата дуже чутлива, тропна до кісткової тканини. Часто відносно невелика пухлина є в простаті, але метастаз у кістках хребта, тазу. У таких випадках ми робимо МРТ, бачимо множинні метастази, шукаємо простату, де й знаходимо пухлину.
Останнім часом збільшується категорія чоловіків, які дбають про себе. Ми це помітили по тому, що до нашого онкологічного центру на консультації приходить насправді багато чоловіків з високим ПСА. (Аналіз крові на ПСА - лабораторний аналіз крові, метою якого є визначення кількості простати специфічного антигену (ПСА) в крові чоловіків, - Ред.) Під час обстеження у них виявляють невеличкі ракові пухлини й кількість простаектомій (медична хірургічна операція, що полягає у видаленні всієї або частини передміхурової залози. Операція виконується при доброякісних умовах, при затримці сечовипускання, а також при раку простати та інших ракових захворюваннях таза, - Ред.) за п’ять років виросла в десятки разів. Якщо ми починали з 5-10 операцій на рік, то сьогодні близько 50.
Фото: poltava.pl.ua
Можна також сказати ще про один скринінг, який стосується чоловіків і жінок. Це є скринінг на рак товстої кишки. Зазвичай у європейських країнах беруть кал на приховану кров. Якщо мікродози в калі є, то роблять колоноскопічне дослідження. Тобто гнучким ендоскопом проходять товсту кишку і знаходять поліпи (узагальнене поняття, яким називають найрізноманітніші за походженням і суттю патологічні доброякісні утворення на слизовій оболонці, - ред.) та видаляють їх. Також можуть виявити ракову пухлину і вчасно відправлять людину на операцію.
Від освіченості населення залежить охоплення скринінгу. У свою чергу від охоплення залежить результат. Якщо ви охопили тільки 10% населення, то не чекайте того, що воно вплине на якісь рівні смертності, чи захворюваності в статистиці. У Бельгії 80% населення проходить мамографію – це дуже добрий результат. У США – 70%. Водночас у Польщі кажуть, що п’ять років працювали з популяризацією скринінгу й створили багато центрів, однак досягнули тільки 47-50% охопленості. Власне й лікарям слід зрозуміти для чого вони це роблять. Це не для онкоцентру, а для пацієнтів…
Чи не переїжджають кращі українські онкологи за кордон у пошуках кращої зарплати?
Зрозуміло, що людина, яка витратила багато зусиль та часу, щоб здобути медичні знання, хоче бути гідно оцінена. Якщо в сусідній державі їй пропонують в десять разів більшу зарплату, то вона, очевидно, погодиться переїхати. Що стосується онкології, то ми починаємо відчувати дефіцит не в лікарях, а в середньому медперсоналі. Їм теж простіше переїхати в Польщу, взяти 3-4 чергування… За кордоном реально беруть наших лікарів і ці люди дійсно отримують в десятки разів більші зарплати.
Яка ситуація із боротьбою з раком на державному рівні?
Бюджет залежить від цілей. Добрий приклад США, які виділяють багато коштів на дослідження раку. Якщо аналізувати бюджет Національного протиракового агентства, то він приблизно рівний бюджету України. Це величезні кошти, які йдуть на дослідження причин раку та шляхів його подолання. Багато коштів вкладається в ліки, які допомагають боротися з раком. Водночас агентство критикують за те, що надто мало грошей залишається для того, щоб виявляти першопричини раку та спробувати запобігати його виникненню на ранніх стадіях…
Сьогодні ми знаємо, як лікувати та готові прописувати курси відповідно до європейських, чи американських стандартів. Питання полягає в тому, хто за це заплатить? Наприклад, ПЕТ КТ. Це дослідження, яке може показати невеличку пухлину, яка залишилася після хіміо- чи променевого лікування. Якщо пухлина активна, то ПЕТ КТ побачить це. Відповідно ми приймаємо рішення, пацієнт здоровий, або потребує продовження лікування. Якщо цей метод недоступний, а на сьогодні це дослідження здійснюється за кошти пацієнта, то ми не знаємо, чи правильно лікуємо. Відтак не кожен пацієнт готовий викласти 1000 у.о. тільки для того, щоб лікар був упевнений, що він правильно щось порекомендував. Водночас і лікарі не можуть змушувати до цього пацієнтів, оскільки далеко не кожен може "потягнути" такі суми.
Ще гірше тим лікарям, які користуються методами хіміотерапії. Держава обіцяє протягом декількох років поставити та закупити вчасно ліки. Я переконаний, що закуповувати ліки великим пулом на міжнародному рівні у великих виробників це дуже добре. Це завжди дешевше. Але це мало б бути швидко. Повинна працювати логістика, як привезти ці препарати та в якій комбінації. Ми не користуємося одним препаратом для кожного хворого. На сьогодні хіміотерапія комбінована, тому використовуються 2-3 препарати. Тому, якщо нам доставляють один препарат, через два місяці другий, через місяць ще один – то вважайте, що ви змарнували всі гроші. Або пацієнт щоразу сам докуповує два препарати. Ніби держава й закупила для всіх цих пацієнтів ліки, але насправді хворі повинні витрати ще більше, а мало би бути безкоштовно.
Затримки просто шалені! Ми за 2017 рік не отримали жодних препаратів. Практично весь рік ми лікували пацієнтів за їхні кошти. Кошти виділені та є на рахунках компанії, яка закуповує ці ліки, але є якісь логістичні проблеми. Претензії людей до нас полягають у тому, що "ви не маєте чим лікувати нас". А МОЗ каже, що все закуповується, "дивіться, який успіх". Наприклад, препарати, які придбали в 2016 році, їхали до нас цілий рік. Скільки пацієнтів не дочекалися препаратів за 2016 рік?
Для лікарів велика дилема сказати пацієнту "ви можете вилікуватися, але це коштуватиме для вас 5 тис грн. кожного місяця протягом півроку". Але, коли ми бачимо, що пацієнт у своєму гаманці рахує 10-20 грн, то розуміємо, що сказати йому це буде неморально. Це може ще більше добити пацієнта. Ми маємо право приховати від нього правду? Так, є препарат, який його вилікує, але пацієнт не має коштів, держава не подбала про нього. Що лікар має зробити? Сказати йому "а ви знаєте є ліки, які вам допоможуть, але вони вам недоступні", чи сказати, що "у вашій ситуації найкращий спосіб лікування щось інше…" Це моральний вибір для кожного професіонала. Матеріально-психологічний удар ще більше може добити пацієнта.
Чи не вплине війна на те, що в Україні збільшиться кількість хворих на рак?
Люди, які повернулися з війни, всі в посттравматичному стані. Стрес дещо впливає на розвиток ракових пухлин. Але все залежить від самої людини, як вона долає його. Дехто під час стресу стає активним: займається волонтерською роботою, робить якісь діяння – це дуже добре. Інші люди під час стресу закриваються та депресують. Тобто вживають багато алкоголю, роблять такі вчинки, які шкодять здоров’ю. Ще гірше, коли вони ламаються. Під час цього люди зазнають нищівного впливу на стан імунної системи. Імунітет страждає від надмірних депресивних впливів. Можливо, протипухлинний захист теж страждає. Я бачив не один приклад, коли через стрес пухлина розвинулася протягом півроку. Я не можу сказати, що війна дуже сильно вплине на нашу захворюваність. Але багато людей зазнали стресу, це не обов’язково ті, хто пройшли війну, а також внутрішні переселенці... Але, якщо вони переносять стрес, це не доля, чи факт, що їх чекає захворювання на рак. Від людей багато залежить: як вони цю обставину переживуть у своєму житті. Якщо вони досягнуть успіху, то вони захищені.
Хотів би підкреслити, що великі суспільні випробовування, як війна, - це загроза. Люди менше думають про своє здоров’я. Якщо люди знають, що завтра війна, то для чого їм скринінги? Часто в ЗМІ з уст політиків іде нагнітання ситуації, тому людина запитує себе, "а для чого мені йти в лікарню, якщо завтра кінець світу?" Люди шкодять собі та не бережуть здоров’я, не думають про майбутнє, не дбають про себе. Онкологія є залежиною від того, як людина про себе подумає, чи прийде вона на скринінг, чи вберігає себе від негативних факторів.
Рак – індивідуальна хвороба, появу якої неможливо спрогнозувати. Кожна людина протягом життя стикається із численними негативними факторами, які можуть погано вплинути на її життя. Можливо, рак живе в кожному з нас. Проте кожен персонально своїми діями вирішує, чи давати шанс цій хворобі.
Мабуть, найкращим способом уникнути біди є профілактика. У першу чергу це здоровий спосіб життя, якісне харчування та довіра до медицини. Варто пам'ятати, що один-два огляди на рік можуть врятувати вам життя.